Introdução
Função – Parte I
Os Pré-Socráticos e a busca pela Arché
Função – Parte I
Sócrates: A Sistematização da Ontologia
Função – Parte I
Patrística e Escolástica
Função – Parte I
Francis Bacon: A destruição dos ídolos
Função – Parte I
Maquiavel: O Verdadeiro Príncipe
Função – Parte I
A Crise da Ciência
Função – Parte I
Fenomenologia: O Resgate da Consciência
Função – Parte I
O aparelho reprodutor masculino humano pode ser dividido em duas porções:
São os testículos, responsáveis pela produção dos espermatozoides e dos hormônios masculinos;
Com o epidídimo, ducto deferente, ducto ejaculatório e uretra, são os responsáveis pelo armazenamento, pela nutrição e pela condução dos espermatozoides até o ato da ejaculação. Nessas vias, encontram-se diversas glândulas que produzem líquido seminal, encarregado de servir de veículo para o transporte de espermatozoides.
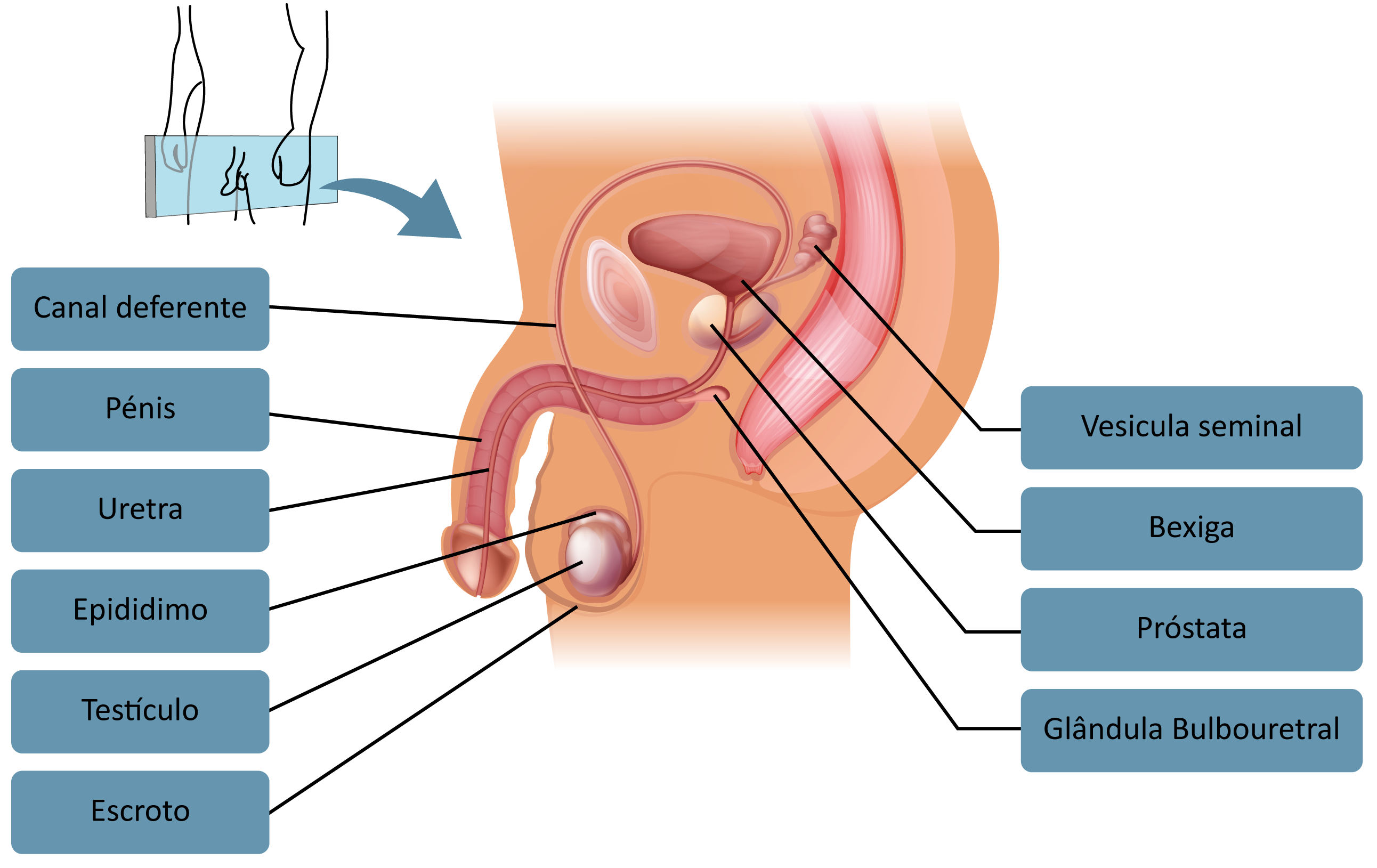
São formações ovoides com cerca de 5 cm de comprimento, alojados no escroto ou na bolsa escrotal, que se situa entre as coxas. São as únicas glândulas localizadas fora do corpo. Iniciam suas atividades por volta dos dez anos, produzindo o hormônio testosterona, responsável pelo desenvolvimento das características corporais masculinas. No fim da puberdade, começam a produzir os espermatozoides.
Na fase embrionária, os testículos são produzidos no interior da cavidade abdominal; mas, após o sétimo mês de vida intrauterina, descem para a bolsa escrotal.
A descida dos testículos pode sofrer um retardamento ou interrupção – é a criptorquidia (do grego, krypton = escondido; orchis = testículos) –, que pode ser unilateral ou bilateral. Caso não ocorra a descida espontânea até os 10 anos, ela deve ser feita cirurgicamente. Caso isso também não ocorra, os testículos se atrofiam e o indivíduo torna-se estéril (sem produção de espermatozoides).
Isso não afeta a produção do hormônio testosterona, de modo que o indivíduo vai desenvolver os caracteres sexuais masculinos normalmente.
As paredes da bolsa escrotal são finas e permitem uma temperatura interna em torno de 35ºC, condição fundamental para a produção dos espermatozoides, mas não para a produção da testosterona.
Os testículos são formados por um enorme aglomerado de pequenos tubos (tubos seminíferos) emaranhados e dispostos compactamente como os fios de um novelo de lã. No seu interior ocorre a fabricação dos espermatozoides – espermatogênese –, que se inicia por volta dos 14 anos.
Observando-se um corte transversal de um tubo seminífero, verificamos que ele é formado por um epitélio estratificado, constituído pelas células da linhagem germinativa, entre as quais se encontram as células de Sertoli, cuja função é nutrir as células germinativas. Estas células germinativas é que vão se transformar em espermatozoides. As que se encontram na região mais externa do tubo são as espermatogônias. Dessa região até o centro do tubo, podemos observar a transformação das espermatogônias em espermatócitos I, espermatócitos II, espermátides e espermatozoides.
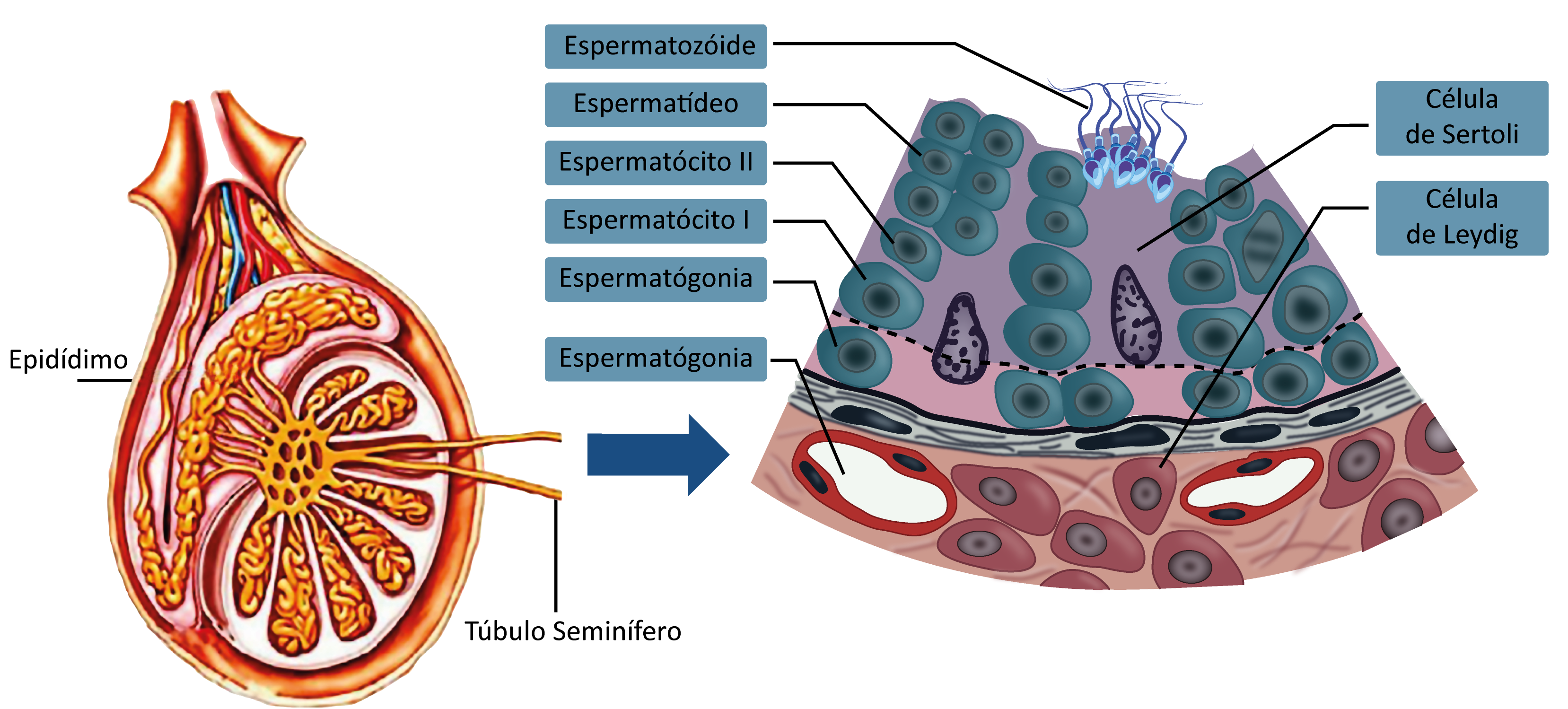
No espaço existente entre os tubos seminíferos, há um procedimento com células chamadas células de Leydig, que são produtoras do hormônio testosterona.
Iniciam-se nos próprios testículos, formando uma extensa rede de canais de calibre muito variável, que termina na uretra. São:
É a parte que recobre o polo superior do testículo, formada por um aglomerado de minúsculos canais que saem dos testículos, enrolados como novelos compactos – são os canais eferentes.
O corpo do epidídimo é inteiramente percorrido por um canal sinuoso chamado canal do epidídimo, que, se fosse esticado, teria 7 metros de comprimento. No final, ele vai ficando retilíneo e acaba por deixar o epidídimo para transformar-se no canal deferente. É no canal do epidídimo que os espermatozoides ficam armazenados e terminam sua maturação, adquirem mobilidade e capacidade de fecundação.
No momento da ejaculação, pela violenta contração das paredes musculares dos canais deferentes e do próprio epidídimo, os espermatozoides são levados para as porções superiores das vias espermáticas.
Se não houver ejaculação – por abstinência sexual ou contra causa qualquer, como em indivíduos vasectomizados –, os espermatozoides do epidídimo se degeneram e são reabsorvidos pelo organismo.
Conduz os espermatozoides do epidídimo até o canal ejaculador. A vasectomia é uma pequena cirurgia feita na bolsa escrotal e consiste no corte dos dois canais deferentes para interromper a passagem dos espermatozoides, evitando que o indivíduo tenha filhos.
A junção dos canais deferentes com as vesículas seminais forma o canal ejaculador, que atravessa a próstata e abre-se na uretra, canal que passa pelo interior do pênis. O canal urinário que sai da bexiga e passa pela próstata vai também se abrir na uretra, permitindo tanto a passagem de urina quanto de espermatozoides.
As vesículas seminais produzem o líquido seminal, que se mistura com os espermatozoides para facilitar a ejaculação. Na uretra, os espermatozoides e o líquido seminal se misturam também com o líquido prostático. A glândula bulbouretral produz uma ou duas gotas de um gel lubrificante, logo que começa a ereção. Esse gel lubrifica a uretra, mas também é veículo para vírus HIV, hepatite, entre outros.
Estrutura de consistência esponjosa e com aproximadamente 4 cm de diâmetro, pode produzir o líquido prostático, auxiliar da veiculação de espermatozoides, e é também capaz de se encher de sangue durante o estímulo sexual, o que faz aumentar seu tamanho, provocando a obstrução do canal urinário que sai da bexiga. Desse modo, um homem, quando apresenta ereção do pênis, não consegue urinar, permitindo a passagem apenas do esperma pela uretra. A próstata produz um líquido alcalino que constitui 755 do volume que será ejaculado. Esse líquido atenua a acidez vaginal.
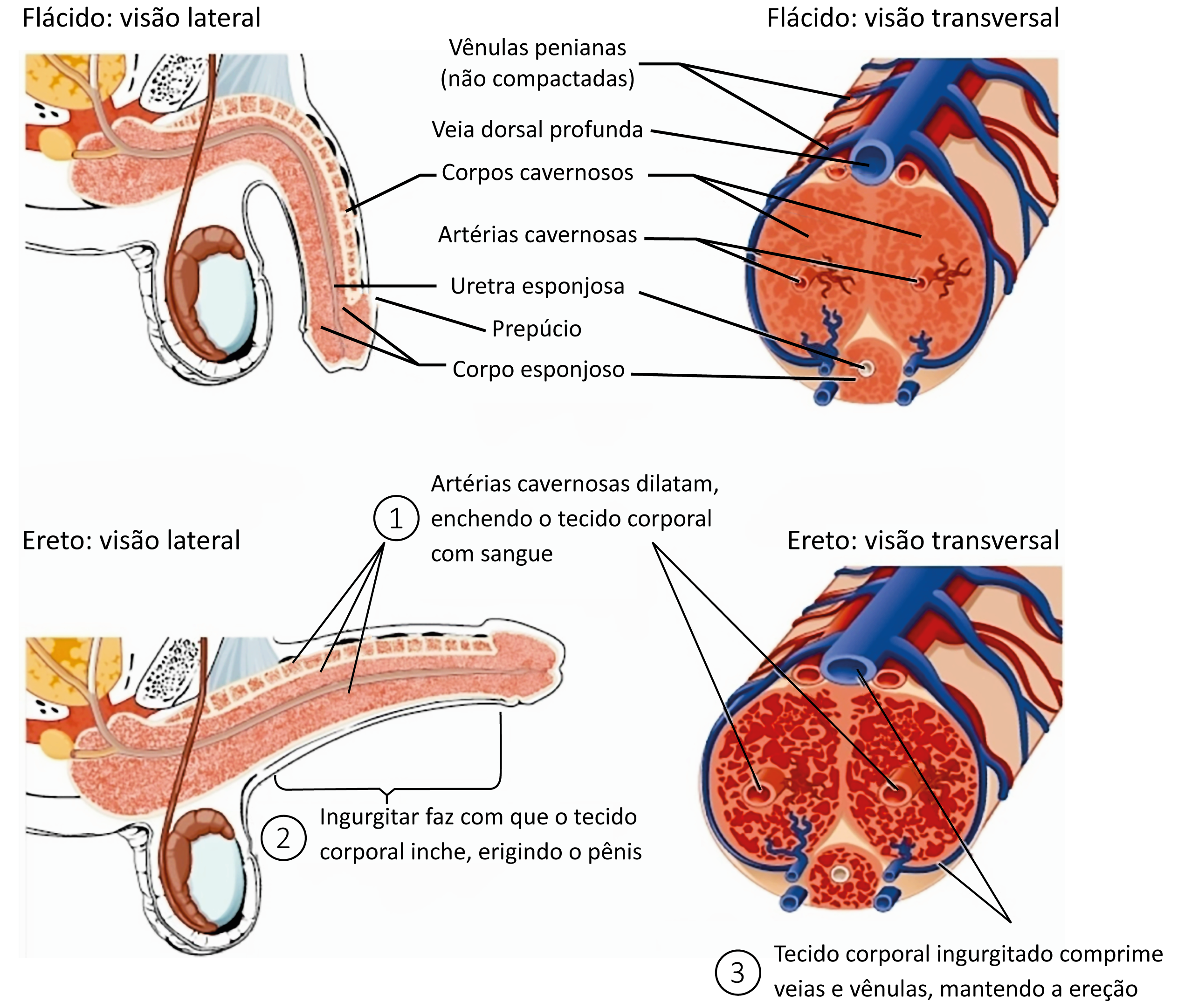
O pênis apresenta dois cilindros superiores, os corpos cavernosos, e um inferior e mediano, denominado corpo esponjoso do pênis. Em determinadas condições, aumenta de volume em consequência do acúmulo de sangue nos corpos cavernosos e no corpo esponjoso (é a ereção do pênis).
É o órgão copulador masculino.
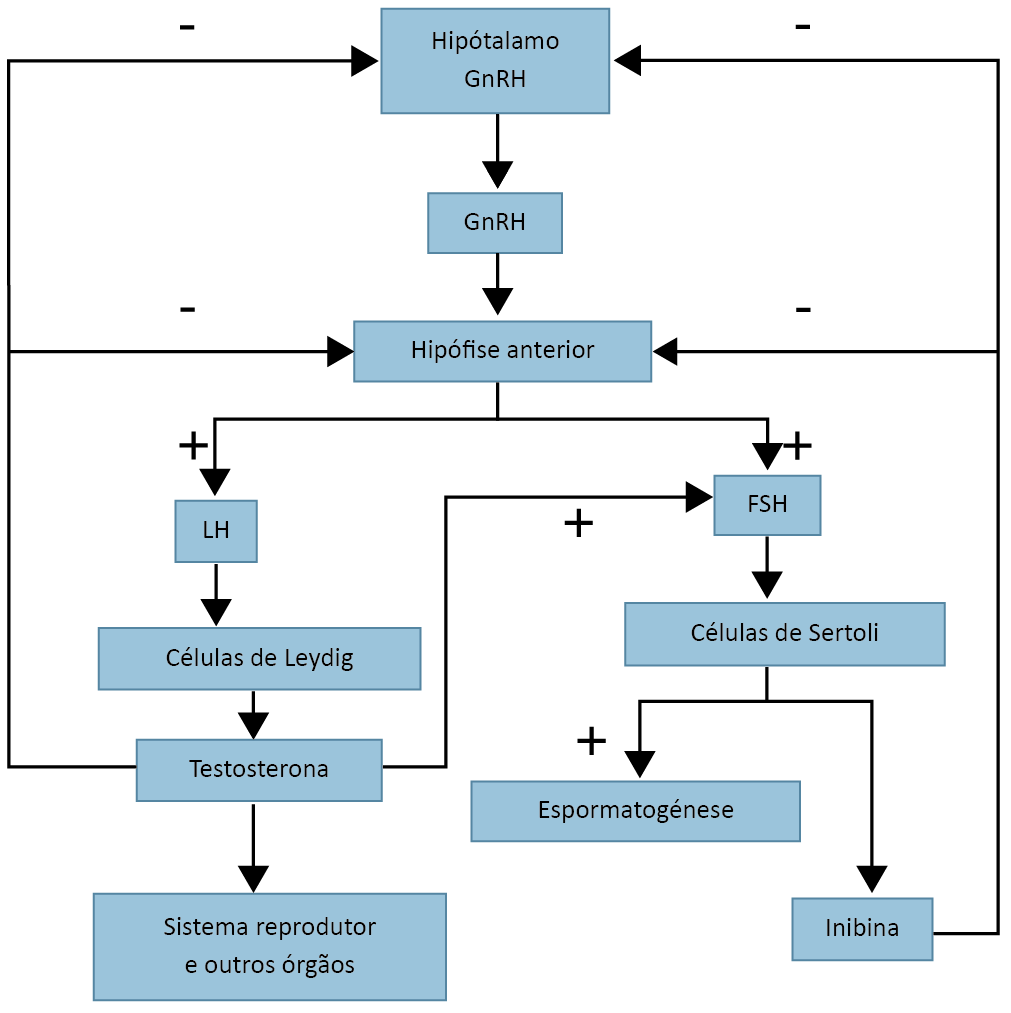
Na puberdade, o hipotálamo aumenta a liberação de GnRH (hormônio regulador gonadotrófico), que estimula a adenoipófise a secretar LH (hormônio luteinizante) e FSH (hormônio folículo estimulante). O LH (luteinizante), também chamado de ICSH (hormônio estimulante das células intersticiais de Leydig), atua sobre as células de Leydig estimulando a produção de testosterona. Altos níveis de testosterona no sangue inibe o hipotálamo e a adenoipófise, que diminuem suas secreções. O FSH secretado pela adenoipófise estimula as células de SERTOLI aumentar a espermatogênese. Paralelamente, a célula de Sertoli produz o hormônio INIBINA, que atua na inibição da produção de GnRH e do FSH. A testosterona também estimula a célula de SERTOLI a aumentar a espermatogênese.

Um homem dosou a concentração de testosterona em seu sangue e descobriu que esse hormônio se encontrava num nível muito abaixo do normal esperado. Imediatamente buscou ajuda médica, pedindo a reversão da vasectomia a que se submetera havia dois anos. A vasectomia consiste no seccionamento dos ductos deferentes presentes nos testículos. Diante disso, o pedido do homem:
O caminho dos espermatozoides produzidos nos testículos é:
Sobre o aparelho reprodutor masculino humanos e seus hormônios foram feitas algumas citações. Analise-as e marque a correta.
O hormônio gonadotrófico masculino produzido na hipófise que determina às células de Leydig produção e secreção de testosterona é:
Dentre as estruturas abaixo citadas, a única que não faz parte do aparelho reprodutor masculino humano é: